«А у меня в роду все хрупкие»: можно ли обмануть генетику и укрепить кости
«У нас в семье все с хрупкими костями — значит, и мне не избежать переломов». Такие мысли посещают многих, кто наблюдает остеопороз у родственников. Но действительно ли хрупкие кости — это приговор по наследству? Вместе с генетиком Кариной Ким разбираемся в проблеме и ищем способы перехитрить свои гены.
Этот материал не заменяет консультацию врача. При подозрении на признаки остеопороза обратитесь к специалисту.
Генетика костей: что нам досталось от предков
Кости — это не статичная конструкция, а живая ткань, которая постоянно обновляется. Одни клетки, остеобласты, строят новую кость, другие — остеокласты — разрушают старую. Всю жизнь идет невидимая битва между строительством и разрушением.
Насколько сильна генетика? Исследования показывают: гены определяют до 60-80% пиковой костной массы, которая достигается к 20-30 годам. Главные игроки в этой генетической лотерее — ген VDR, рецептор витамина D, который влияет на то, как организм усваивает кальций, и COL1A1, отвечающий за прочность костного каркаса. Если в семье были случаи остеопороза или переломов от незначительных травм, вероятность низкой плотности костей действительно выше. Но это не приговор, а сигнал к более внимательному отношению к костному здоровью.
Карина Ким, медицинский генетик, семейный врач, кандидат медицинских наук, автор канала «Генетик Карина Ким»:
Склонность к остеопорозу — то есть к снижению плотности костей — встречается гораздо чаще, чем принято думать. И это не только проблема пожилых людей: сегодня я все чаще вижу ее даже у пациентов 30–40 лет.
Хорошая новость: гены можно «обмануть». Существует наука эпигенетика — она изучает, как образ жизни может «включать» и «выключать» гены, не меняя саму ДНК. Для костей это значит простую вещь: питание, спорт и привычки могут сдвинуть баланс в сторону строительства костей, а не их разрушения. Ученые из Великобритании даже показали, что эти «переключатели» работают с самого рождения и остаются активными всю жизнь. То есть никогда не поздно начать заботиться о костях.
Не только гены: что еще делает кости хрупкими
Помимо наследственности, на кости влияют факторы, которые мы можем контролировать:
- Гормоны. Эстроген у женщин и тестостерон у мужчин поддерживают костную массу. Снижение их уровня — например, в менопаузе или с возрастом — делает кости уязвимее
- Питание. Дефицит кальция и витамина D — прямой путь к хрупким костям. Метаанализы показывают, что недостаток этих веществ приводит к снижению костной массы у детей и взрослых.
- Образ жизни. Сидячий режим, курение и алкоголь делают кости слабее. Регулярные физические упражнения достоверно повышают минеральную плотность кости у всех возрастных групп.
Карина Ким рассказала, что в образе жизни сильнее всего «крадет» крепость костей:
Это в первую очередь недостаток движения, поскольку кости крепнут только тогда, когда на них есть нагрузка; питание с недостатком белка, кальция, магния, витамина D; курение и алкоголь, которые мешают усвоению кальция и напрямую ускоряют разрушение костей; а также хронический стресс и недосып — они повышают уровень кортизола, гормона, который «ворует» минералы у костей.
Проще говоря, кости можно сравнить с банковским счетом. Если вы регулярно «пополняете» его — правильно питаетесь, ведете активный образ жизни, получаете достаточно солнечного света — баланс растет. А если только «снимаете» — ведете сидячий образ жизни, курите, подвергаетесь стрессу — то рано или поздно счет обнулится.
Ослаблять кости могут и некоторые заболевания: болезни щитовидной железы, сахарный диабет, хронические проблемы с желудком и кишечником. Любые состояния, связанные с повышенным уровнем воспаления в организме, активируют режим разрушения костей.
Длительный прием определенных лекарств тоже может навредить — гормоны вроде глюкокортикоидов при астме или аутоиммунных болезнях, противосудорожные препараты, а также средства для снижения кислотности желудка.
Карина рассказала об этих препаратах так:
Это самая распространенная группа, которую терапевты назначают очень часто. Мало кто знает, что они могут влиять на кости. Кроме того, кальций вымывают и некоторые продукты питания: избыток газированных напитков с фосфатами вроде колы, частое употребление алкоголя, избыток соли.

Как понять, что костям нужна помощь
К сожалению, кости сами по себе не болят, и именно поэтому остеопороз называют «тихой болезнью». Карина Ким рассказала о косвенных признаках, на которые стоит обратить внимание:
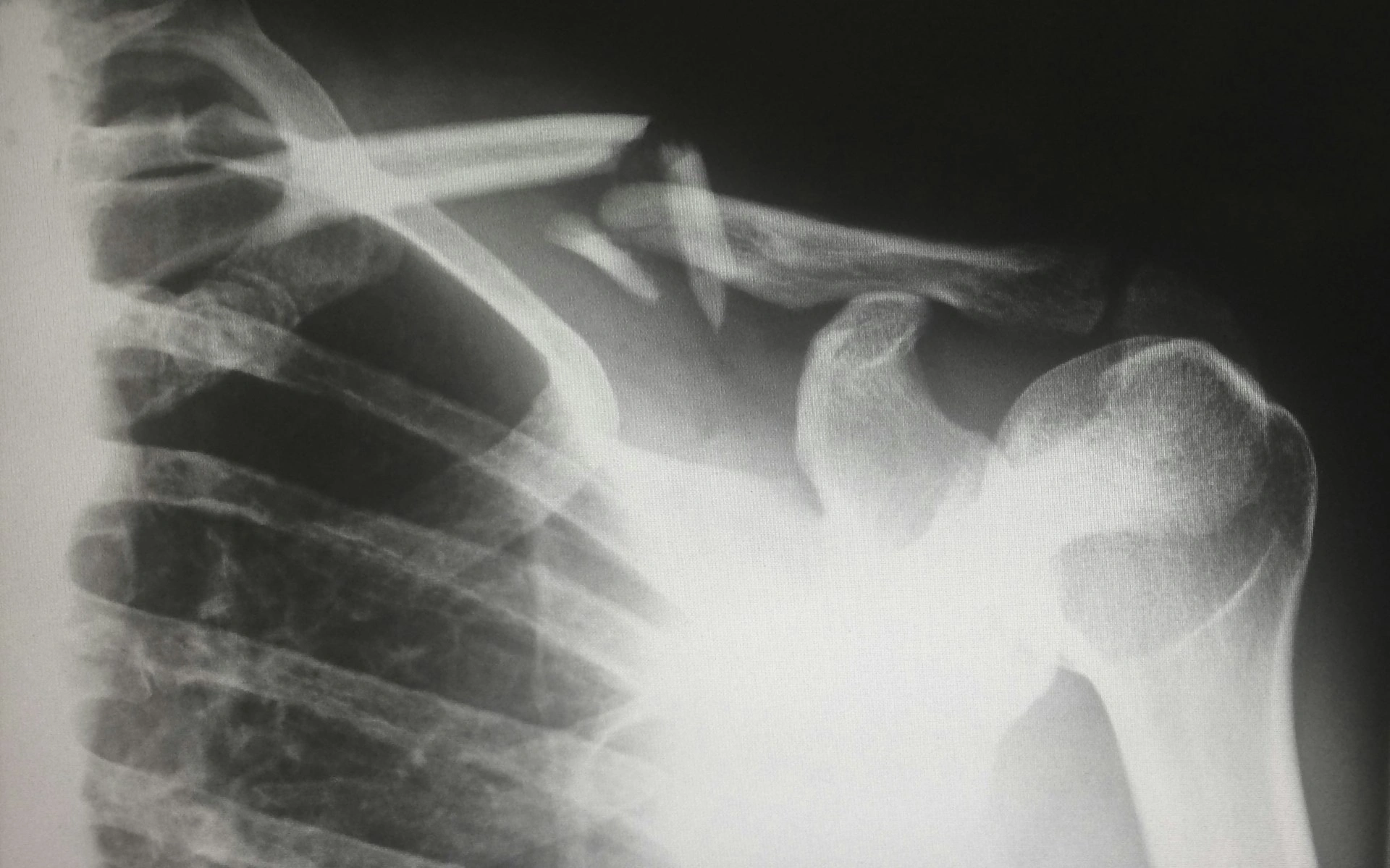
- Частые переломы даже при небольших травмах. Условно: человек споткнулся, упал с небольшой высоты — и уже трещина или перелом.
- Снижение роста — если вы замечаете, что «усаживаетесь» или становитесь ниже на 1–2 сантиметра, это может быть признаком уменьшения плотности костей позвоночника.
- Частые боли в спине или пояснице без видимой причины.
- Хрупкие ногти, ломкие волосы, судороги в ногах, повышенная кровоточивость десен — не прямые, но важные подсказки, что минералы и витамины плохо усваиваются.
Как обмануть генетику и укрепить кости
Врачи больше не считают гены приговором. Сейчас можно составить персональный план укрепления костей под каждого человека. Конечно, все зависит от ваших генетических особенностей, но есть способы, которые работают почти для всех.
Питание под ваши гены
Всем известно: для костей нужен кальций. Врачи обычно советуют 1 000-1 200 мг кальция и 800-2 000 единиц витамина D каждый день. Но если у вас есть особенности в генах, эти цифры могут поменяться.
Карина Ким, медицинский генетик, семейный врач, кандидат медицинских наук, автор канала «Генетик Карина Ким»:
Если есть генетическая предрасположенность (например, поломки в VDR или в генах транспорта кальция), то врач может рекомендовать чуть большие дозировки — 1500–2000 МЕ витамина D и кальций ближе к верхней границе нормы (1200–1500 мг в сутки), а если уже сформировался дефицит, то дозировки будут еще выше, но их уже точно нужно согласовывать с врачом.
Оптимально ориентироваться не только на генетику, но и на анализы: уровень витамина D в крови (норма — 40–60 нг/мл) и анализ плотности костей (денситометрия).
Кстати, о том, стоит ли питаться по результатам генетического теста, мы писали в нашей статье «Питание по ДНК: помогает ли генетический тест составить идеальный рацион».

Классический совет — пить молоко для крепких костей — работает не для всех. Молочные продукты действительно богаты кальцием и часто обогащены витамином D, но у взрослых бывает непереносимость лактозы. Это генетическая особенность: организм перестает вырабатывать достаточно фермента лактазы, который расщепляет молочный сахар. После стакана молока могут появляться вздутие, дискомфорт в животе, иногда диарея. В таких случаях стоит присмотреться к безлактозному молоку — все витамины и минералы в нем сохранены, а лактозы не содержится. Такое молоко есть у «Простоквашино».
Карина Ким, медицинский генетик, семейный врач, кандидат медицинских наук, автор канала «Генетик Карина Ким»:
Также кальций можно получать и из других продуктов: кунжута (особенно из пасты тахини), брокколи, капусты кейл, сардин и лосося с косточками (консервированные в банке). Мой личный фаворит — консервированная рыба с косточками.
Если продуктов недостаточно, на помощь приходят добавки. Здесь важен выбор формы: цитрат кальция усваивается лучше, чем обычный карбонат кальция из аптеки, и подойдет даже людям со сниженной кислотностью желудка.
Кроме кальция костям нужны и другие вещества. Магний помогает витамину D работать правильно. Витамин К2 следит за тем, чтобы кальций попадал в кости, а не откладывался в сосудах. Бор улучшает усвоение кальция. А еще костям нужен белок — он составляет половину костной ткани.
Силовые тренировки
Когда мы даем нагрузку на кости, они получают сигнал: «Нужно становиться крепче!». Это работает по закону, который открыл немецкий врач Вольф больше века назад — кости укрепляются там, где на них больше давят.
В костях есть клетки-датчики остеоциты, которые чувствуют механическую нагрузку и передают сигнал остеобластам — клеткам, которые строят новую костную ткань. Этот процесс активирует гены WNT, BMP и другие, отвечающие за костеобразование.
Мышцы помогают костям, а кости — мышцам. Ученые обнаружили удивительную связь: когда мышцы работают, они выделяют особое вещество интерлейкин-6. Оно заставляет кости производить гормон остеокальцин. А этот гормон, в свою очередь, помогает мышцам работать лучше. Получается: чем сильнее мышцы, тем крепче кости, а чем крепче кости, тем сильнее мышцы.

Карина Ким, медицинский генетик, семейный врач, кандидат медицинских наук, автор канала «Генетик Карина Ким»:
Остеопороз не является противопоказанием для силовых тренировок. Однако при выраженном остеопорозе необходимо начинать с очень малых весов, запрещены резкие повороты, глубокие наклоны, рывки и другие резкие движения.
Главные правила безопасности: начинаем постепенно с малых весов; внимательно следим за техникой выполнения упражнений; не терпим боль; не забываем выполнять качественную разминку до силовой тренировки и заминку после.
Медикаментозная поддержка
При высоких рисках переломов назначают препараты: бисфосфонаты замедляют разрушение костей, деносумаб блокирует клетки-разрушители, терипаратид стимулирует костеобразование.
Женщинам после менопаузы иногда назначают гормональную терапию — она не дает костям быстро терять плотность. Но тут нужно быть осторожным. Врач смотрит на гены, которые отвечают за склонность к тромбам, риск рака груди и то, как организм реагирует на эстрогены. Решение принимается строго индивидуально с учетом рисков и пользы.
Карина Ким, медицинский генетик, семейный врач, кандидат медицинских наук, автор канала «Генетик Карина Ким»:
Без лечения фармакологическими препаратами не обойтись при поздних стадиях остеопороза; наличии нескольких плохокорректируемых факторов риска: ранняя менопауза, длительный прием препаратов, разрушающих кости, сопутствующие заболевания. Также без лечения не обойтись при переломах, вызванных минимальной травмой.
Карина рассказала, что контроль эффективности лечения осуществляется на трех уровнях:
- Клинически — врач оценивает жалобы и внешние характеристики пациента.
- Биохимически — существуют определенные маркеры в крови, которые позволяют оценить эффективность.
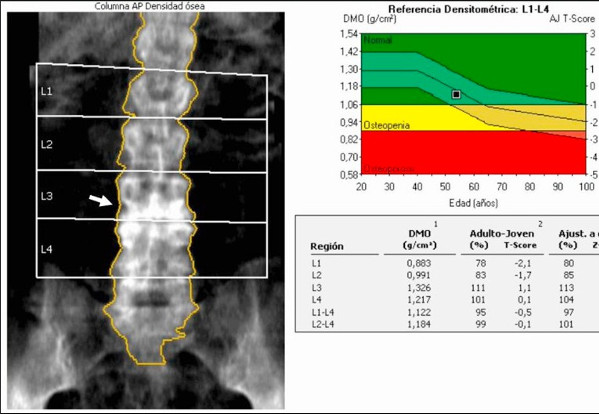
- С помощью денситометрии — это специальное исследование, которое визуализирует плотность костей.

Что делать в разном возрасте, чтобы укрепить кости
До 25 лет очень важно набрать максимум костной массы. Есть достаточно кальция (1300 мг подросткам), заниматься силовыми и ударными видами спорта, держать нормальный вес.
После 25 лет и до 50 лет важно сохранить то, что накопили. Есть молочные продукты, регулярно заниматься спортом, контролировать стресс.
После 50 стоит начать активно защищаться от потерь. Увеличить дозы кальция и витамина D, интенсивно тренироваться с весами, обсудить с врачом гормональную терапию, регулярно сдавать анализы на костные маркеры.
Когда проверять плотность костей
Всем женщинам рекомендуется проверять плотность костей после наступления менопаузы, мужчинам — после 55 лет.
Генетик Карина Ким рассказала, что денситометрию обычно повторяют раз в пять лет, если результат удовлетворительный. Если обнаружено снижение плотности, то повторные исследования выполняют через год для оценки динамики и эффективности лечения.
А если есть факторы риска или клинические проявления вроде внезапных переломов, исследования могут назначить и раньше, в 30-40 лет. Сама процедура — простая и безболезненная, длится не более 15 минут и не требует подготовки.
Как понять, есть ли прогресс в укреплении костей
Есть специальные анализы крови — маркеры костного обмена. Они показывают, как быстро кости строятся и разрушаются. P1NP показывает скорость стройки, остеокальцин связывает работу костей и обмен веществ, а β-CTX — скорость разрушения старых костей. По соотношению этих показателей врач поймет, в какую сторону идет процесс.
Карина Ким, медицинский генетик, семейный врач, кандидат медицинских наук, автор канала «Генетик Карина Ким»:
Список анализов должен определить врач, так как важно учитывать не только показатели, связанные непосредственно с остеопорозом, но и факторы риска. Примерный список может выглядеть так: витамин D (25(ОН)D), кальций и фосфор в крови, паратгормон (ПТГ), маркер разрушения кости (например, β-CrossLaps), остеокальцин.
Обычно анализы рекомендуют сдавать раз в 6–12 месяцев, в зависимости от ситуации и назначенного лечения.
Напоследок генетик Карина Ким приводит показательный пример из практики:
У одной моей пациентки снижение плотности костей оказалось связано сразу с двумя факторами. Во-первых, у нее был дефицит витамина D, а этот витамин — один из главных «строительных кирпичиков» для костей. При этом у нее была особенность в генах (поломка в гене VDR), из-за чего витамин D хуже работал в организме. Дополнительно у пациентки была снижена кислотность желудка, из-за чего плохо усваивались кальций, магний и другие минералы. Получается, даже если она получала их с едой, организм не мог их полноценно использовать.
Мы шаг за шагом устранили эти проблемы: подобрали правильную форму витамина D, наладили работу желудка, добавили питание и минералы. Через несколько месяцев показатели плотности костей начали расти.
Если объяснить простыми словами: представьте себе дом, в котором кирпичи есть, но раствор не держит кладку. Такой дом быстро начинает крошиться. Когда мы устранили проблемы с «раствором» — то есть помогли витаминам и минералам усваиваться, — организм смог «строить» кости заново.
Результаты реально достижимы: мы можем не только остановить разрушение костей, но и постепенно укрепить их. Конечно, не получится построить новые кости за неделю, но улучшить состояние, уменьшить риск переломов и вернуть человеку активность — абсолютно реально.
Фраза «у нас все в семье хрупкие» должна стать не оправданием, а мотивацией взять контроль над костным здоровьем уже сегодня. Кости, как и мышцы, «откликаются» на наши усилия и привычки. Крепкий скелет — это реально, если заботиться о себе каждый день.